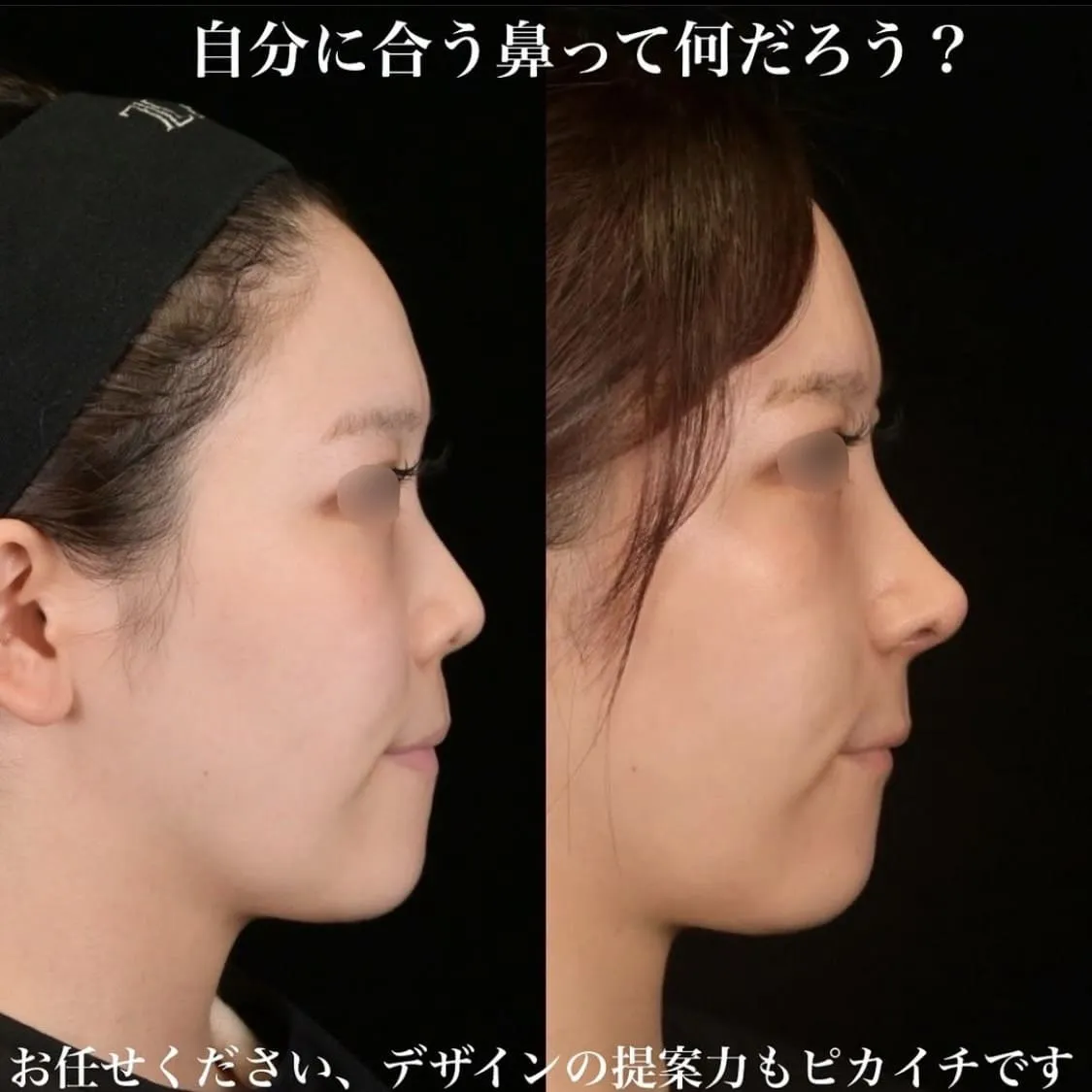
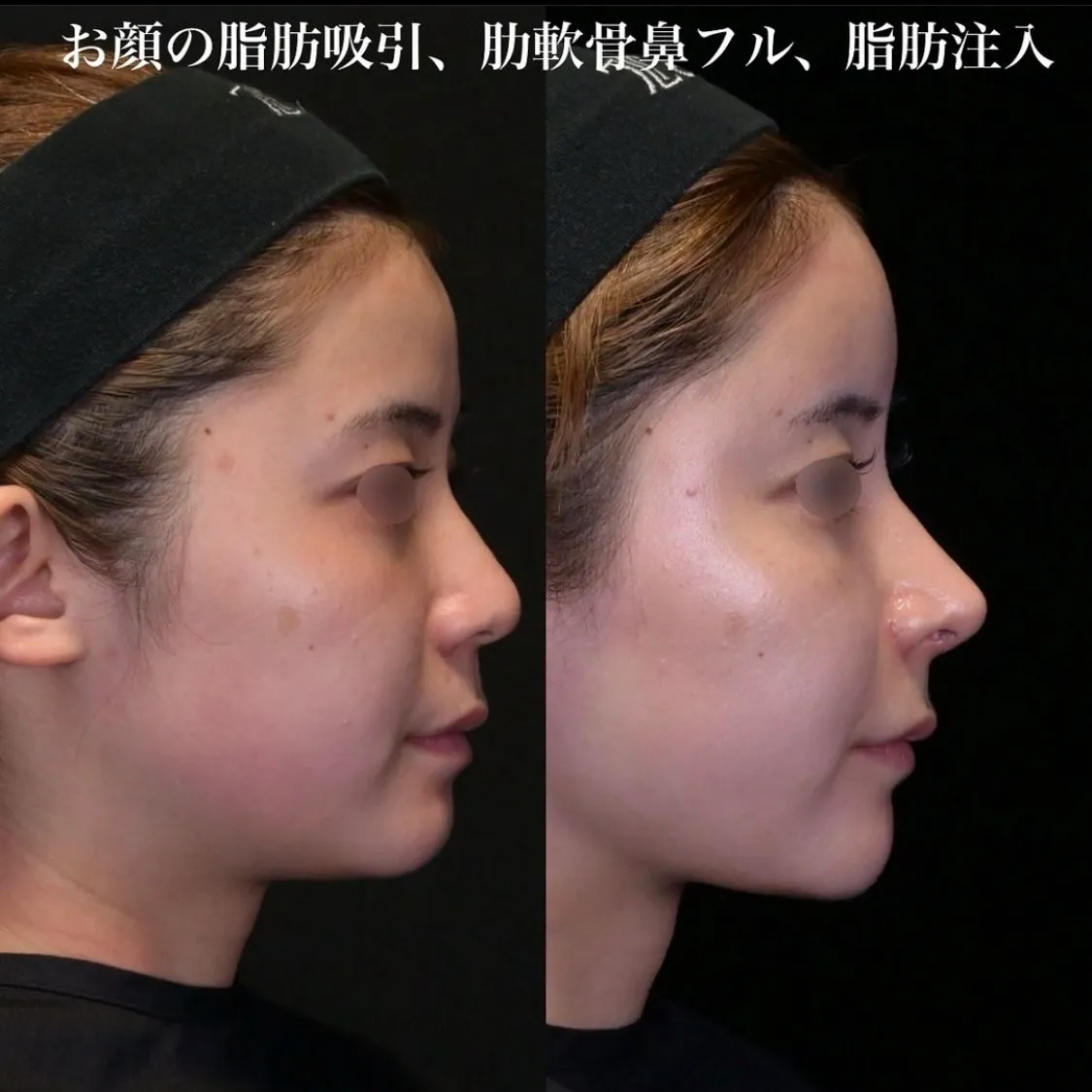
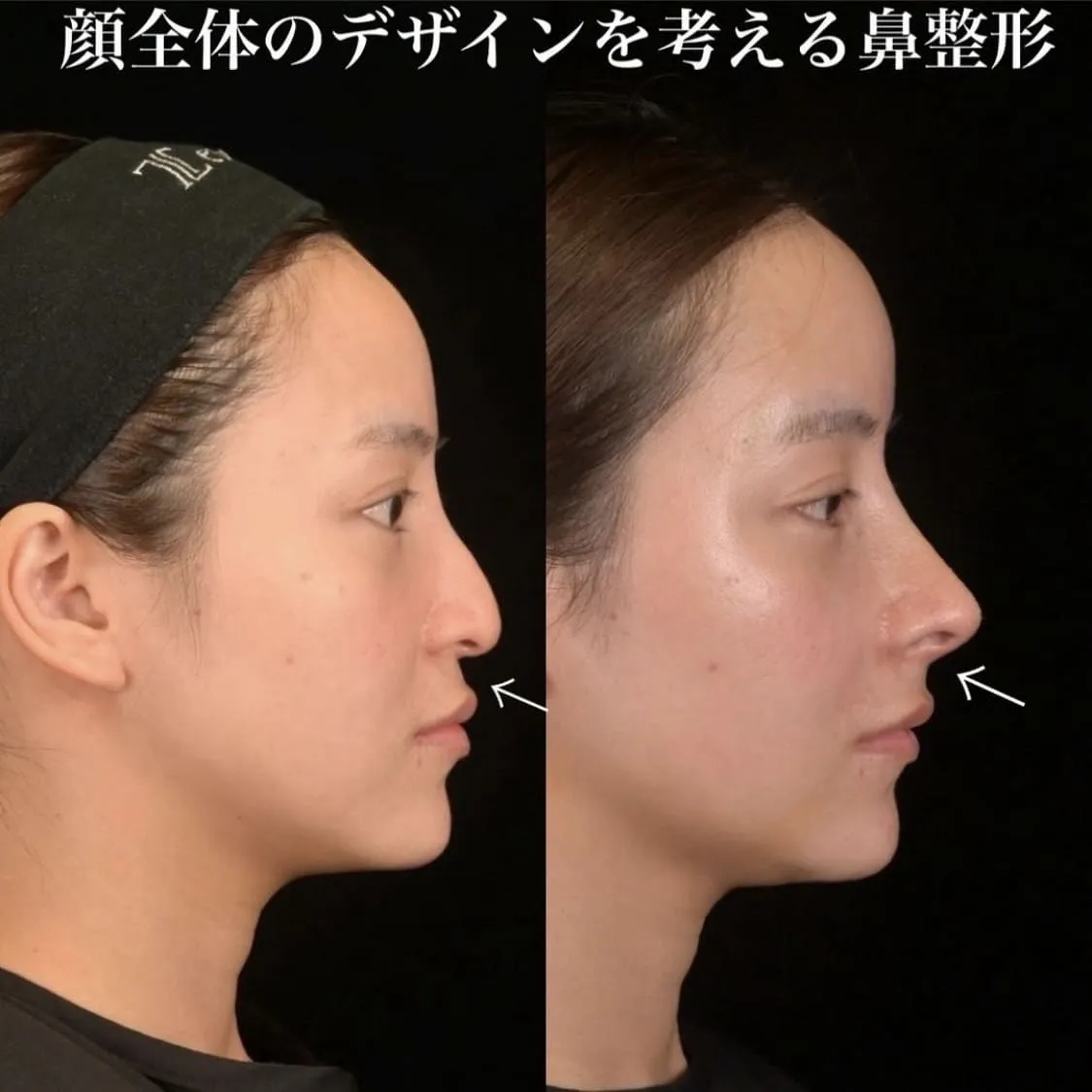
「鼻を整えたいが、手術後に呼吸が苦しくなるのではないか」——そのような不安を持つ方は少なくありません。
実は、鼻整形(Rhinoplasty)は単なる美容手術ではなく、呼吸機能と不可分な手術です。
米国耳鼻咽喉科・頭頸部外科学会(AAO-HNSF)の最新ガイドライン(2017)では、鼻形成術を「鼻の気道を維持または強化しながら、鼻の形態を変更する手術」と定義しています。
本記事では、形態と機能を両立させるための医学的エビデンスに基づいた知識をご紹介します。
当院のコラム一覧でも関連情報を発信しています。ぜひご参照ください。
術前の重要ステップ:期待値の管理とリスクスクリーニング
安全かつ倫理的な手術を実現するために、信頼できるクリニックでは全患者様(15歳以上)に対して厳格な術前評価を実施しています。
期待値の管理(Expectation Management)
患者様の動機を丁寧に確認し、医学的に達成可能な目標と限界を共有することが重要です。
この議論の内容を診療録へ詳細に記録することは、医療安全と倫理の観点から不可欠なプロセスです。
精神的評価(BDDスクリーニング)
身体醜形障害(BDD)のスクリーニングは必須の評価項目です。
BDDは外見の些細な欠点に執着する精神疾患であり、そのような場合は手術よりも心理的支援が優先されます。
身体的評価(OSA・閉塞性睡眠時無呼吸の確認)
閉塞性睡眠時無呼吸(OSA)がある場合、術後の鼻腔パッキングによる呼吸阻害リスクや、CPAP療法の再開時期の判断が重要になります。
多くの専門医は、組織の安定を待つために術後1〜2週間はCPAPの使用を一時停止することを推奨しています。
「呼吸を守る」解剖学的評価:内部鼻弁と外部鼻弁
鼻の気流を左右する「バルブ(弁)」構造の正確な評価は、術後満足度を大きく左右します。
Burstein(2008)らの報告によれば、鼻形成術後に内部鼻弁の不具合が生じる割合は25%、外部鼻弁にいたっては85%に達するとされており、医原性(iatrogenic)の呼吸障害を防ぐための精密な評価が不可欠です。

内部鼻弁(Internal Nasal Valve)
上外側鼻軟骨・鼻中隔・下鼻甲介によって形成される、鼻腔内で最も狭い領域です。
この部位の狭窄を防ぐため、スプレッダーグラフト(Spreader Graft)を用いて支持構造を再建・強化します。
外部鼻弁(External Nasal Valve)
下外側鼻軟骨(LLC)による支持構造です。LLCが脆弱な場合、吸気時に鼻翼が虚脱(Collapse)し、重度の呼吸困難を招くことがあります。
そのため、コラメラストラット(Columellar Strut)などのグラフトを配置し、鼻先端の支持性を確保します。
術前診断の実際——綿棒テスト(Cotton-tipped applicator test)
術前診断では、従来のコットンテスト(Cottle maneuver)に加え、綿棒を用いて特定の部位を持ち上げ、スプレッダーグラフトの効果をシミュレーションする動的検査が不可欠です。

詳しくは当院の施術メニュー一覧もご覧ください。
最新の術式概念:Volumetric Rhinoplasty(ボリューム的鼻形成術)
鼻を小さくする縮小手術において、Kamburoglu(2021)が提唱する「Volumetric Rhinoplasty」の概念は、現在の機能的鼻整形のスタンダードとなっています。
コンセプト——形態縮小と容積調整の同時設計
鼻の外観を縮小すると、内部容積も必然的に減少します。そのため、形態の変化に合わせて内部の空気の流れを最適化する「ボリューム調整」が不可欠になります。
3つの必須ステップ
Step 1:検査・測定
内視鏡やCTを用い、bullous middle concha(中鼻甲介気胞)や後方鼻中隔偏曲を精査します。
Step 2:予防
過剰な粘膜の再配置を避け、スプレッダーフラップ(Spreader Flap)により内部鼻弁角度を維持します。
Step 3:治療
ラジオフリケンシーによる下鼻甲介焼灼術、外側方押し拡げ(Lateralization)、粘膜下骨切除術を組み合わせ、物理的な気道を確保します。

ウェブスター・トライアングル(Webster’s Triangle)の最新見解
従来、鼻骨骨切り術の際は梨状孔縁の三角形の骨(ウェブスター・トライアングル)を温存することが教条とされてきました。
一方で、最新の知見では、下鼻甲介の適切な減量と内部鼻弁の補強を行うことで、low-to-low osteotomy(低位骨切り術)を選択した場合でも、気道機能を損なうことなく安全に手術を完遂できることが示されています。

科学的根拠に基づく術後管理:何が必要で、何が不要か
AAO-HNSFガイドライン(2017)は、不必要な処置を排除し患者様の安全を最大化するための指針を示しています。
抗生物質について
術後24時間を超えるルーチンな投与は推奨されません。不必要な長期投与は耐性菌リスクのほか、Clostridium difficile腸炎や重篤な皮膚反応、胃腸障害などの副作用を招く恐れがあります。
鼻腔パッキングについて
ルーチンな使用は不快感や呼吸阻害を招くため推奨されません。特にOSA患者では、酸素飽和度の低下を防ぐために必要最小限にとどめることが重要です。
ステロイドについて
術後の浮腫(腫れ)や皮下出血を軽減する目的での全身投与は、有効な選択肢(Option)として認められています。担当医の判断に基づき適切に使用されます。
術後管理の最新エビデンスについては、PubMedの関連文献(Functional Rhinoplasty)もご参照ください。
結論:12ヶ月後の満足度を目指して
鼻整形の最終的な形態が安定し、内部組織が生物学的に落ち着くまでには、最低12ヶ月の経過観察が必要です。
この待機期間は患者様にとって精神的に負担の大きい時期であることは十分に理解しています。しかし、組織安定のために生物学的に不可欠なプロセスです。
術後12ヶ月の時点で、形態的な美しさだけでなく機能的な満足度(呼吸のしやすさ)を詳細に記録し、医師と患者様が共に評価することが、形態と機能が調和した「真の成功」への道です。
- 鼻整形は外見と呼吸機能を同時に設計する手術であり、術前評価が成否を左右する
- 内部鼻弁(25%)・外部鼻弁(85%)に術後機能障害が生じるリスクがあり、事前診断が不可欠
- Volumetric Rhinoplastyの概念に基づき、縮小と同時に気道容積の調整を行うことが重要
- 不必要な抗生物質投与や鼻腔パッキングは推奨されず、エビデンスに基づく術後管理が求められる
- 最終評価は術後12ヶ月以降——長期的な視点での満足度を目標に設定すること
Zetith Beauty Clinicでは、形態と機能の両立を最優先に考えた鼻整形を提供しています。
内視鏡やCTを用いた詳細な術前評価を行い、患者様一人ひとりに最適な手術プランをご提案します。
呼吸への影響が気になる方、他院での手術後に違和感を感じている方も、まずは無料カウンセリングでご相談ください。

この記事を書いた人
中村 宏光 医師
Zetith Beauty Clinic 銀座・大阪・福岡
日本国内および国際学会での研究発表実績を持ち、Zetith Beauty Clinic全体の技術指導・教育にも携わる。解剖学的根拠に基づいた精密な鼻整形を専門とし、一人ひとりの骨格や組織に合わせた自然な仕上がりを追求している。